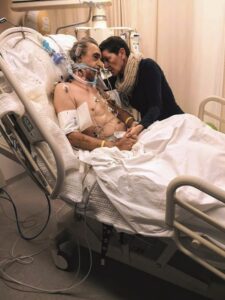
Na de geboorte van haar derde kindje zat Iris Frederking (39) op een grote roze wolk, maar daar viel ze al snel vanaf. Vlak na de bevalling, twee jaar terug, kreeg ze twee hartinfarcten. Het zette haar leven compleet op z’n kop en een moeilijke periode volgde.
Iris: “De zwangerschap van ons derde en laatste kindje verliep heel goed. Mijn eerste twee bevallingen heb ik grote kinderen gebaard, dus mijn vriend en ik hebben wel even getwijfeld. Toch besloten we voor een derde kindje te gaan. We bespraken alles goed met de verloskundige, zodat we volledig voorbereid zouden zijn op wat komen ging. Met achtendertig weken werd ik in het ziekenhuis ingeleid. Daar heb ik wee-opwekkers gekregen, waardoor de bevalling heel snel op gang kwam. In een mum van tijd was ons kindje er, gezond en wel. Eenmaal thuis had ik tot aan de vijfde dag een fijne kraamweek, maar daarna merkte ik ineens dat ik prikkels niet meer kon verdragen. Alles om me heen voelde heel druk. Ik vond het raar dat ik zo heftig reageerde op geluid, want eerder had ik dat nooit gehad. Maar de kraamhulp zei dat ik net bevallen was, dat het logisch was dat ik me zo voelde. Ook mijn bloeddruk was gewoon in orde. Daarom liet ik dat voor wat het was.”
Scherpe messteek
“Op dag elf na de bevalling besloot mijn vriend de volgende ochtend even te gaan sporten. Hij zou vroeg gaan, zodat hij er daarna weer voor mij en de kinderen kon zijn. Ik werd die morgen om half acht wakker en maakte een flesje voor de jongste. Toen ik rechtop ging zitten, had ik een raar gevoel op mijn borst. Een drukkend gevoel, steken. Ik voelde me niet lekker, dus besloot ik snel het flesje te geven en daarna nog wat te slapen. Op het moment dat ik mijn kindje weglegde, merkte ik dat ik benauwd werd. Ik had pijn onder mijn schouderbladen, iets dat voelde als een hele scherpe messteek. Mijn linkerarm begon te tintelen en mijn hand werd gevoelloos. Gek genoeg dacht ik direct: als je aan één kant verlamd raakt, is het je hart.
Met mijn andere hand pakte ik de telefoon en belde ik het alarmnummer. Er werd heel snel gehandeld: binnen een paar minuten stond er een ambulance voor de deur. Mijn vriend kwam op dat moment thuis en rende naar boven om mij te vertellen dat er iets in de straat aan de hand was. Vlak daarna bonsde er een ambulancebroeder op de deur, deed mijn vriend open en kwam hij erachter dat het voor ons was. Ik zag hem opnieuw boven komen en in het bedje van onze baby kijken. Pas toen de ambulancebroeders hem vertelden dat hij de kinderen moest meenemen omdat ze mij zouden gaan helpen, kwam hij erachter dat het om mij ging. Maar er was op dat moment geen tijd om met elkaar te praten.”
Scheur in kransslagader
“De ambulancebroeders kwamen er al snel achter dat het mijn hart was en dat ik mee moest naar het ziekenhuis. Ik weet nog dat ik zei dat ze het vast niet goed hadden gezien, maar voelde ook wel dat er iets mis was. Het ging allemaal heel snel. Ze wilden me het raam uit takelen om me zo snel mogelijk in de ambulance te krijgen, maar dat vond ik te traumatisch voor de kinderen. Ik besloot dus de trap af te lopen, aan allerlei snoeren. Mijn tweede kind stond ondertussen bij de deur te schreeuwen: nee, mama, niet weggaan! Dat vond ik echt vreselijk.
Met een noodgang reden we naar het ziekenhuis, waar ik werd gekatheteriseerd. Daarvoor was ik nog nooit geopereerd. Sterker nog: ik was bang voor operaties. Het feit dat ik tijdens de katheterisatie geen roesje kreeg, vond ik heel naar. Ik voelde me ontzettend eenzaam. Er was niemand die mijn hand vasthield of vertelde wat er gebeurde. Het enige dat ik kon horen, was dat er een scheur van zeven centimeter in mijn kransslagader zat. Het was te riskant om daar op dat moment iets aan te doen. Daarom wilden de artsen proberen de scheur door middel van medicatie dicht te krijgen.”
Tweede hartinfarct
“De vijf dagen daarna lag ik op de hartbewaking. Steeds had ik een gevoel dat er iets niet klopte. Ik voelde dat er een tweede keer aan zat te komen, maar volgens de artsen was dit angst, kwam het allemaal goed. Ik was nog geen twaalf uur thuis toen het opnieuw misging en ik een tweede hartinfarct kreeg. Het was niet zo pijnlijk als de eerste keer: ik voelde vooral water suizen op mijn borst, alsof het in rondjes gepompt werd. Iets in me zei dat ik niet moest gaan slapen, dat ik dan niet meer wakker zou worden. Daarom belde ik opnieuw het alarmnummer.
Eenmaal in het ziekenhuis bleek mijn kransslagader nog verder te zijn gescheurd, tot twaalf centimeter. Meteen werden er drie stents geplaatst. Later hoorde ik dat ik tijdens die ingreep zelfs nog een hartstilstand heb gehad. Daar heb ik zelf gelukkig niets van gemerkt en het plaatsen van de stents is gelukt. De periode daarna, in het ziekenhuis, was geen prettige ervaring. Niemand heeft zich bekommerd om het feit dat ik ook kraamvrouw was. Er werd eigenlijk alleen maar gefocust op mijn hart. Ik had bloedverdunners gekregen voor mijn hart, maar verloor daardoor ook heel veel bloed. Daar werd eigenlijk niet bij stilgestaan.”
Bloedverlies
“Zes dagen later kwam ik met een hele zak aan medicatie thuis. Ik was bang. Zou het me nog eens gebeuren? Kon ik mijn kindje wel oppakken, mocht ik wel tillen? Wist hij überhaupt wel wie ik was? Ik was voor de derde keer moeder geworden, maar wist niet eens hoe ik hem moest vasthouden. Het voelde heel surrealistisch. Bijna een week later verloor ik ineens heel veel bloed. Weer naar het ziekenhuis. Daar bleek dat ik te veel bloed had verloren in de eerste weken na mijn bevalling en dat de wond in mijn baarmoeder door de bloedverdunners niet had kunnen helen. Ik kreeg bloedtransfusies en daarnaast wee-opwekkers, om dat wat er nog zat, eruit te persen. Inmiddels was er al zoveel gebeurd, dat ik op dat moment bijna gevoelloos werd. Alles ging langs me heen. Ik wilde alleen maar naar huis. Ik nam me voor dat dat de allerlaatste keer was en ik daar nooit meer terug zou komen.”
Wee-opwekkers
“Later is duidelijk geworden waardoor mijn kransslagader heeft kunnen scheuren. Ik bleek een SCAD te hebben gehad: een spontane scheur in de wand van een kransslagader. De wee-opwekkers die ik in eerste instantie heb gehad, oxytocine, kon mijn lichaam achteraf gezien niet aan. Dit hormoon zorgt ervoor dat er een stofje in je lichaam wordt aangemaakt waardoor je hersenen snappen dat je lichaam de bevalling inzet, maar geeft ook druk op de vaten. Mijn lichaam accepteerde dat hormoon waarschijnlijk niet.”
Grenzen bewaken
“Na dit alles merkte ik dat ik de behoefte had om mijn verhaal te delen. Om andere vrouwen hiervan bewust te maken. Als je de keuze hebt, als je er zelf over na mag denken of je wee-opwekkers neemt of niet, neem dit dan mee in je overweging. Weet dat het bijwerkingen kan hebben. Bij mij is zeventien procent van mijn hart afgestorven. Ook is mijn pompfunctie van honderd naar tachtig gegaan. Ik denk dat ik nog ongeveer tachtig procent kan van wat ik normaal kon. Wel lig ik er vaak af. Normaal kon ik mijn werk de hele dag volhouden en was ik ’s avonds moe, nu stort ik ergens halverwege de week in en kan ik niet goed meer uit mijn woorden komen. Dan ga ik stotteren, trekt mijn oog en kan ik niet meer tegen prikkels. Mijn grenzen bewaken, is ontzettend moeilijk.”
Een lange weg
“Met ons derde kindje gaat gelukkig alles goed. De band tussen mij en hem is gelukkig net als met de andere twee, ondanks dat ik bang was dat dat niet zo zou zijn. Net als dat ik lang bang ben geweest dat het me opnieuw zou overkomen. Ik had allerlei doemscenario’s in mijn hoofd. Wat als ik alleen ben met mijn kinderen en het nog eens gebeurt of ik te laat ben? Of als mijn vriend één van de kinderen wegbrengt en ik alleen thuis ben, wie helpt me dan? De eerste tijd durfde ik nog geen rondje buiten te lopen, uit angst dat ik in elkaar zou storten. Gelukkig doe ik in inmiddels weer steeds meer en is de angst wat minder.
Ook mijn relatie heeft echt een klap gehad, doordat we allebei volledig in de overlevingsstand zijn gegaan. Voor mijn vriend is het ook heel moeilijk geweest: hij bleef verdoofd bij de voordeur achter met onze pasgeboren baby op zijn arm en de andere twee kinderen naast zich, niet wetend of ik het zou redden. Soms is het lastig te accepteren dat ons leven ineens zo overhoop werd gegooid en mijn kraamperiode me als het ware is afgepakt. Die tijd krijg ik nooit meer terug. Mijn gezin heeft allerlei herinneringen met elkaar gemaakt en ik was daar niet bij. Dat blijft heftig. Toch voel ik me sinds een aantal maanden beter. Ik ben er nog, heb nog een kans gekregen. Ik besef dat ik veel geluk heb gehad en ben daar dan ook heel dankbaar voor.”
Waarom dit interview met Iris?
Wij bieden de ruimte om bijzondere verhalen te delen. Ieder van ons kent de angst die je misschien hebt doorgemaakt. De moeite die het soms kost om het te accepteren. Stuur je eigen verhaal in en wij publiceren het op onze website of nodigen je uit voor een interview.
Tekst: Laura van Horik
Beeld: Cherise Jeane
Opzoek naar lotgenotencontact? Check ons forum of onze besloten FB-groep.
Dit artikel verscheen eerder in het HPNLmagazine.